Bệnh tay chân miệng tăng nhanh, khi nào nên đưa trẻ đến bệnh viện?
Trẻ bị bệnh tay chân miệng có thể trở nặng sau vài giờ dẫn đến nhiều biến chứng nguy hiểm như phù phổi cấp, viêm não, viêm màng não, viêm cơ tim…
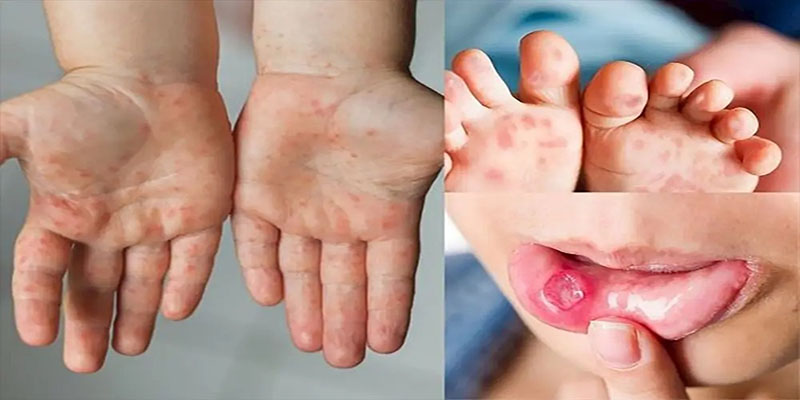
Bé Nguyễn Bảo Vy (3 tuổi, ở Gia Lâm – Hà Nội) bị tay chân miệng, nhập viện trong tình trạng sốt cao 39 độ, đáp ứng kém với hạ sốt paracetamol, mệt, ngủ nhiều, giật mình trước lúc ngủ. Tại BVĐK Tâm Anh Hà Nội, bác sĩ ghi nhận lúc thăm khám, bé bị hội chứng não – màng não (âm tính), mạch 125 lần/phút, HA86/55mmHg, đi lại được, run chi nhẹ, lòng bàn tay, chân và mông có chấm mụn nước, ăn kém do loét họng.
Mẹ bé cho biết, bé bị TCM 2 ngày trước khi đến viện với biểu hiện sốt cao 39,5 độ, sốt nóng, đáp ứng kém với thuốc hạ sốt kèm theo xuất hiện các nốt mụn nước lòng bàn tay chân, mông, loét họng, đau miệng, ăn kém, nôn trớ, quấy khóc hơn. Người nhà cho biết, thấy bé giật mình trước giấc ngủ, đi lại run chi hơn, bèn cho bé nhập viện.
BS.CKII Dương Thùy Nga – Phó khoa Nhi, BVĐK Tâm Anh Hà Nội cho biết, qua thăm khám và điều trị với chẩn đoán tay chân miệng độ IIb nhóm 1. Bệnh nhi được điều trị triệu chứng, dùng thuốc an thần giảm kích thích, theo dõi và phát hiện các biến chứng. Sau hai ngày điều trị, trẻ cắt sốt, không còn giật mình, ăn khá hơn, chơi ngoan, đi lại tốt, không run chi.
Mới đây, tại cuộc họp trực tuyến của Bộ Y tế với 20 tỉnh phía Nam về phòng chống sốt xuất huyết và tay chân miệng, báo cáo cho thấy tình hình dịch bệnh tay chân miệng (TCM) đang gia tăng nhanh từ cuối tháng 4 đến nay, nhiều trường hợp biến chứng nặng. Theo thống kê tại khu vực đã ghi nhận 7 trẻ tử vong, trong đó 5 ca do chủng EV71, còn lại chưa có kết quả xét nghiệm. So với cùng kỳ năm ngoái, số trẻ tử vong do bệnh TCM được ghi nhận là 2.
Trong 2 tuần đầu tháng 6, tại Cần Thơ, Bệnh viện Nhi đồng điều trị gần 400 ca mắc TCM được chuyển đến từ nhiều địa phương tại khu vực Đồng bằng sông Cửu Long. Trong tháng 5, tại đây điều trị 490 ca, tăng 140% so với tháng 4. Tại Cà Mau, Kiên Giang, An Giang… cũng ghi nhận tình hình gia tăng tương tự. Không chỉ các bệnh viện công lập, tình hình số ca TCM cũng được ghi nhận gia tăng tại các bệnh viện tư nhân.
BS.CKII Nguyễn Thị Hạnh Lê, phó khoa Nhi, Bệnh viện Đa khoa Tâm Anh TP HCM cho biết, trong vòng khoảng 1 tuần trở lại đây, lượng bệnh nhi đến bệnh viện khám do TCM có sự gia tăng. Hầu như mỗi ngày các bác sĩ khám đều ghi nhận có trẻ mắc TCM, trong đó nhiều trường hợp độ nặng phải chuyển đến các bệnh viện nhi để được điều trị tích cực.
Bác sĩ Hạnh Lê cho biết, nhiều trẻ được đưa đến bệnh viện khám khi có dấu hiệu sốt, nổi mụn rộp (phỏng nước). Chủ yếu là trẻ trong độ tuổi nhũ nhi & trẻ dưới 3 tuổi. Các bác sĩ đảm bảo thực hiện tốt công tác sàng lọc, phân loại bệnh theo đúng hướng dẫn của Bộ Y tế để điều trị tốt nhất cho trẻ, tránh lây nhiễm chéo cho các bệnh nhi khác.
Đối với những trường hợp trẻ bị TCM độ 1, chưa có biến chứng, không sốt cao nhiều sẽ được chỉ định theo dõi và điều trị tại nhà. Trẻ bị TCM độ 2A, có biểu hiện biến chứng thần kinh nhưng chưa nguy hiểm được chỉ định điều trị nội khoa, tuân thủ các hướng dẫn về cách ly điều trị, phòng chống lây nhiễm chéo. Trẻ mắc TCM giai đoạn 2B, tức trẻ có các biến chứng thần kinh, co giật dưới 30 phút/lần, hoặc các biểu hiện biến chứng thần kinh khác như đi đứng loạng choạng, nôn ói được chuyển viện đến các bệnh viện nhi theo quy trình chuyển viện an toàn.
Theo bác sĩ Hạnh Lê, trẻ ở mọi độ tuổi đều có thể bị bệnh TCM nhưng trẻ trong độ tuổi nhũ nhi có nguy cơ bị biến chứng nặng cao nhất. Bệnh do các loại virus thuộc họ virus đường tiêu hóa (gọi chung là Enterovirus) gây ra. Tác nhân thường gặp nhất là virus Coxsackie A16, và enterovirus 71 (EV71) , trong đó EV71 gây nhiều biến chứng nguy hiểm như: viêm não, viêm màng não, tuỷ sống hay viêm cơ tim, màng ngoài tim, rối loạn nhịp tim…
Trẻ bị TCM thường có biểu hiện như: có thể sốt nhẹ, nhiệt độ thường từ 37,5 độ C – 38 độ C. Trẻ bị các tổn thương hồng ban, bóng nước xuất hiện ở lòng bàn tay, lòng chân, trong miệng, và đôi khi xuất hiện ở vùng mông, đầu gối của trẻ. Một trong biểu hiện thường gặp ở trẻ nhỏ khi mắc TCM là trong miệng có loét ở hầu họng (gần lưỡi gà), đôi khi xuất hiện ở niêm mạc má, môi hoặc lưỡi. Loét miệng khiến trẻ có cảm giác đau rát khi ăn, uống là lý do trẻ không chịu ăn, không chịu bú, và thường chảy nước miếng liên tục.
Ở một số trường hợp, trẻ bị TCM có thể chuyển độ nặng trong vòng 48 giờ. Do đó, phụ huynh nên theo dõi sát các biểu hiện bệnh ở trẻ. Trẻ cần đưa đến bệnh viện khi có các biểu hiện: Sốt cao liên tục trên 38.5 độ C không hạ sau khi đã hạ sốt tích cực; giật mình chới với, hốt hoảng, thất thần; run chi (thấy rõ khi đưa đồ chơi cho trẻ cầm); yếu chi; đi đứng loạng choạng; đảo mắt bất thường; nôn ói nhiều; quấy khóc nhiều (dỗ không nín); có triệu chứng co giật; thở mệt…
Trẻ bị TCM độ nhẹ sau khi khám được chỉ định theo dõi và điều trị tại nhà cần tuân thủ cách ly điều trị để phòng ngừa lây nhiễm cho các trẻ khác cùng nhà.
Nên cho trẻ ăn thức ăn lỏng, mềm, chia làm nhiều bữa nhỏ. Nên cho trẻ uống nhiều nước, bổ sung thêm nước trái cây. Cho trẻ uống sữa mát để đỡ đau miệng (không nên uống nước đá lạnh ngắt). Không nên cho trẻ ăn các thức ăn cay, nóng bởi dễ gây bỏng rát. Hạn chế những thức ăn dễ gây rối loạn tiêu hóa, đồ tanh, chua, mỡ khó tiêu. Phụ huynh không tự ý dùng thuốc cho trẻ, cần tuân thủ theo chỉ định của bác sĩ.
Virus gây bệnh TCM lây truyền ngay cả trong thời gian trẻ ủ bệnh (khoảng 1 tuần khi chưa xuất hiện các nốt phỏng nước, phát ban, vết loét), trong giai đoạn phát bệnh (khoảng 1 tuần khi đã xuất hiện các triệu chứng), và ngay cả giai đoạn hồi phục (1 tuần sau khi các triệu chứng bắt đầu thuyên giảm). Do đó cần tuân thủ cách ly cho trẻ trong 3 tuần, cho đến khi trẻ khỏi hẳn bệnh.
Virus TCM lây qua chất tiết của những nốt phỏng nước, phát ban, qua dịch tiết nước miếng và phân. Phụ huynh cần vệ sinh nhà cửa, các bề mặt trẻ thường xuyên tiếp xúc, rửa tay trước và sau khi chăm sóc cho trẻ.
Tay chân miệng có thể tái phát nhiều lần, do đó để phòng ngừa tái mắc, bác sĩ khuyến cáo phụ huynh nên vệ sinh tay thường xuyên cho trẻ với xà phòng, ăn uống đảm bảo hợp vệ sinh; thường xuyên lau rửa các bề mặt, dụng cụ tiếp xúc hàng ngày; không cho trẻ tiếp xúc với người nghi ngờ mắc bệnh; khám và thông báo với cơ sở y tế khi trẻ mắc bệnh.

Comments are closed.